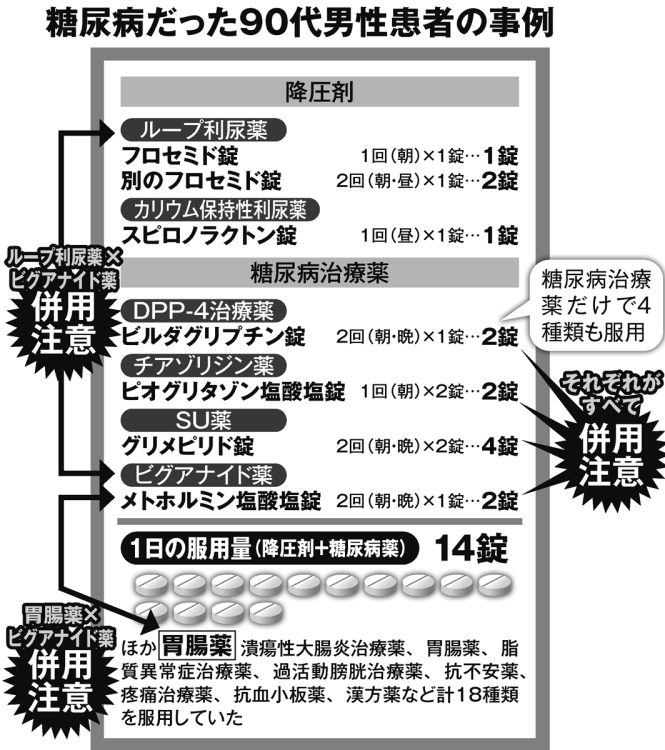
糖尿病だった90代男性患者の事例
前述した『事例集』には、糖尿病治療薬だけで4種、降圧剤3種類と合わせて1日に14錠も服用していた90代男性のケースが報告されている(別掲図参照)。4種の糖尿病治療薬はそれぞれがすべて「併用注意」の組み合わせだった。男性は有料老人ホームに入居中だったというが、主治医の漫然処方が原因と推測できる。
大橋医師が診た患者のなかには、糖尿病治療薬と降圧剤の併用で体調が悪化したケースがあった。
「糖尿病のためSGLT2阻害薬を処方した80代の男性患者さんは、持病の心不全の治療のために別の循環器内科でループ利尿薬を処方されていました。尿糖の排泄により血糖値を下げるSGLT2阻害薬と利尿薬の併用で男性は多尿となり、脱水状態に。処方後のモニタリングでは、脱水状態により尿酸値上昇、腎機能低下が見られました。そこで循環器内科の先生に連絡して利尿薬の量を減らしてもらい、糖尿病治療薬をDPP-4阻害薬に変更して対処した」
ほかに高コレステロールの人に処方される「スタチン系薬」は、同じ脂質異常症治療に用いられるフィブラート系薬との併用で(骨格筋が融解・壊死する)横紋筋融解症のリスクが生じるほか、血液をサラサラにする抗凝固薬との併用で作用が増強され、血が止まりにくくなる恐れがある。
深刻な副作用をもたらす懸念がある「飲み合わせリスク」にはどう対処すべきか。
「繰り返しになりますが、患者さんは医師と積極的にコミュニケーションをとり、飲んでいる薬を明らかにすることです」(大橋医師)
受診時に服用中の薬が説明できなければ、手がかりとして診察券などを見せるのも一手だ。
※週刊ポスト2023年10月20日号