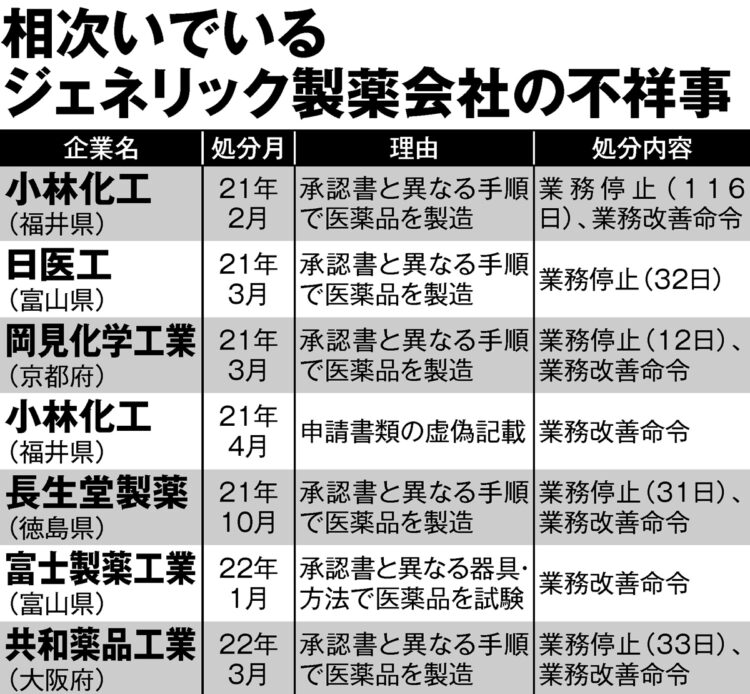
相次いでいるジェネリック製薬会社の不祥事
医師も不安を抱いている
2020年に発覚した日医工の不正は、出荷検査で不合格となった錠剤を取り替えて試験をやり直したり、錠剤を砕いて再加工するといったもので、同社は少なくとも10年間、医薬品の製造工程や出荷検査で不正を続けていたことが判明した。
さらに、ジェネリック医薬品製造の小林化工でも経口水虫薬「イトラコナゾール錠」に睡眠導入剤の成分が混入し、意識消失や記憶喪失などの健康被害が200件以上報告されるという事態が発生した。
これを受けて厚生労働省は全国のジェネリック製造工場に一斉立ち入り検査を実施し、製造上の不正が発覚した各社に業務停止などの行政処分を下した(表)。
相次ぐ処分について業界からは、「『製造工程が承認書と異なる』という理由の処分が多いが、効率アップのための工程の改善と思われるものも含まれ、厚労省は過度な規制に乗り出しているのではないか」(製薬業界関係者)という悲鳴もあがるが、ジェネリックに対して不信感が広がっているのは間違いない。
臨床現場に立つ医師からも、懸念の声があがる。
「当院は供給にも品質にも不安のあるジェネリックの採用に慎重です」
そう語るのは、川崎医科大学附属病院病院長の永井敦医師だ。
同病院の2019年度のジェネリック処方率は全国平均を大きく下回り、約60%にとどまる。その理由を永井医師が説明する。
「過去に血液疾患の免疫抑制剤や前立腺肥大の治療薬をジェネリックに変えたところ、患者から『効かない』との訴えがあり、先発薬に戻したことがあります。そうした経験から、切り替えには現場での慎重な判断が必要だと考えています」
先発薬とジェネリックは、同じ薬効でも主成分以外の添加物や製造方法が異なるケースがあり、「添加物などの違いから、効き方に差が出たり、アレルギーが生じる可能性がある」(前出・室井氏)とも指摘されている。