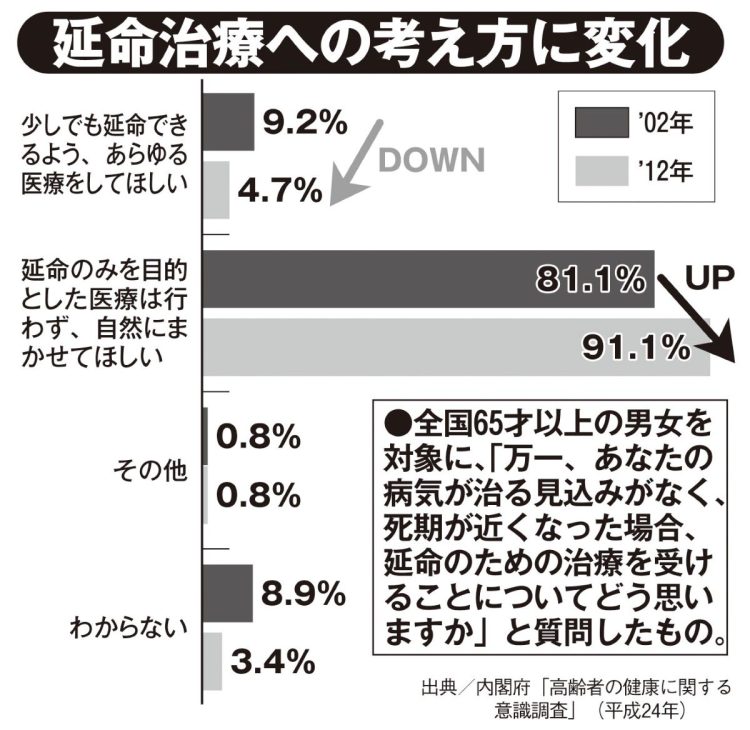
延命治療への考え方に変化
在宅医療専門医で向日葵クリニック院長の中村明澄さんもこう続ける。
「一般的には、“何らかの治療行為を行わなければ死に至るはずのものを、生きながらえさせるための治療”を指し、日本医師会は“生命維持処置を施すことによって、それをしない場合には短期間で死亡することが必至の状態を防ぎ、生命の延長を図る処置・治療のこと”としています。
ですが、重度肺炎を人工呼吸器を使いながら治療できた場合、その人工呼吸器は延命治療とは言わないですよね。“人工呼吸器=延命”と一概に言えるものではないため、正しい知識のもとに考えることが大切です」
日本では、「家族の意向」が優先されるケースが多いため、注意が必要と指摘するのは廣橋さんだ。
「日本は海外に比べて本人よりも家族が強い。アメリカではがんの告知や余命宣告はまず本人に行いますし、そうしなければ訴えられるほど。ですが、日本は家族に先に伝えることが多々見受けられます。延命治療の判断も家族の意向が優先され、本人の意思が尊重されにくい現実があるのです」
「ひ孫の結婚式を迎えるまでは何がなんでも生きたい」
今回、取材した名医たちは口を揃えて「多くの延命治療は苦痛を伴う」と話す。一方、家族が本人に長生きしてもらいたい一心でゴーサインを出し、その結果、本人の苦しむ姿を目の当たりにするケースは少なくない。湘南東部総合病院外科医で作家の中山祐次郎さんは、延命治療の悲惨な現場に巡り合ってしまったという。
「本人はもういいと言っているのに、家族がなんでもやってくれと苦痛を度外視してしまうのは10組あたり2〜3組。特に40〜60代の娘さんが親御さんを大切に思うあまり、アグレッシブな治療を進めることが多い印象です。
かつて勤務していた病院で、大腸が破れ腹膜炎になった患者さんが運ばれてきました。緊急手術をしなければ3日で死んでしまう。手術をしたとしても生存率は3〜4割で、術後は人工肛門です。そのかたは人工呼吸器をつけ、人工肛門になり、結果的に認知症がひどくなって寝たきりのまま亡くなった。ご家族にとっては究極の選択でしょうが、ご本人にとってどれがよかったのかはいまもわかりません」