名医が飲まない「数値を下げる薬」
ダイエット目的は危険
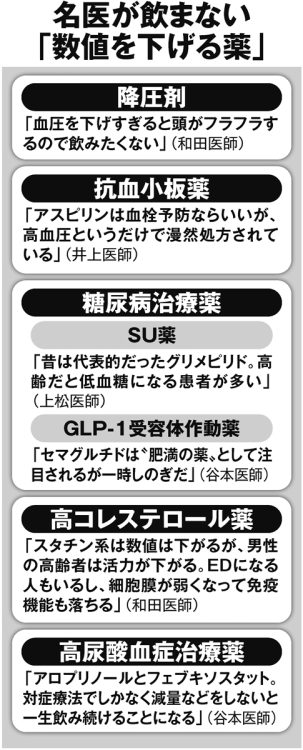
同じく生活習慣病治療薬の糖尿病薬では、多くの医師がSU(スルホニル尿素)薬を挙げた。かつて糖尿病治療薬の代表格だったが、医師が「自分では飲みたくない」と考えるのはなぜか。
福岡で放射線治療専門医をしている上松正和医師(つくし訪問クリニック早良院長)が言う。
「SU薬のグリメピリドで特に気を付けたいのが、体の状態にかかわらず低血糖になるまで血糖値を下げることがあることです。年齢を重ねて代謝が落ちた時や、ほかの薬との併用で低血糖を起こしてしまう患者さんが少なくありません。今はほかに副作用が少なく効果の高い糖尿病薬があるので、私はそちらを選びます」
糖尿病治療薬には、近年、ダイエット目的の“肥満治療薬”として使用されるものもある。
医薬品の安全承認などを手掛けるPMDA(医薬品医療機器総合機構)で審査専門員を務めた経歴を持つ谷本哲也医師(ナビタスクリニック川崎)は肥満治療を目的として一部で人気のGLP─1注射製剤のセマグルチドの服用に警鐘を鳴らす。
「もともと肥満治療目的での使用は適応外使用であり、日本では自由診療で広まっています。使用している間の食欲が抑えられ痩せるメカニズムですが、やめると元に戻るので痩せた状態を維持するのに一生使い続けないといけない可能性があります。体重は減らせますが、肥満治療として完璧なものではない。さらに急な体重減少による顔など皮膚のたるみが『すごく老けたように見える』と問題になっています」
和田医師は、「医学界が臓器別診療に毒されている」ことも問題だと語る。
「例えば循環器内科の医者からすると、『コレステロール値は下げたほうが心筋梗塞のリスクを下げる』となります。しかし、男性ホルモンの材料であるコレステロールの値を脂質異常症治療薬のスタチンで下げると、男性は活力が落ちてしまう。
中高年ではED(勃起不全)になる人がいるほど男性ホルモンの分泌が落ちます。循環器内科の医者には『いい薬』でも、ホルモン医学からすると『悪い薬』となる。薬の処方に際してはそうした総合的な判断も求められます」(和田医師)
一度発症すれば激しい痛みや発作が出る痛風予防の治療薬も、前出・谷本医師は「飲まない」と言う。
「尿酸値を上げる原因となる肥満やアルコール、運動不足などの元を断たない限り、高尿酸血症治療薬はいつまでも飲み続けなければならない。副作用で肝機能障害やアレルギー反応が出ることもあるので、安易に薬に頼りたくありません」(同前)
※週刊ポスト2023年3月31日号