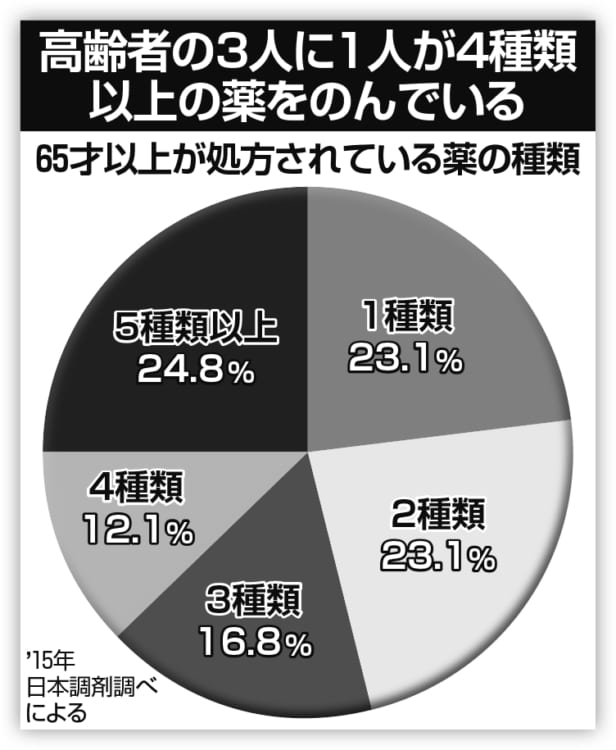
高齢者の3人に1人が4種類以上の薬をのんでいる
「『症状Aで受診してX薬を処方されたが、副作用が出て別のB病院へ。B病院では副作用ではなく新たな病気・症状Cと診断され、別のY薬を処方される。そしてまた副作用で病院へ…』と、薬の連鎖によって処方が増えていく。こうなると、薬が増えていくうえ、いつまで経っても病院通いが終わりません」
薬剤師の堀美智子さんは、薬が増えていく背景には医師や薬剤師など医療従事者の連携不足があることを指摘する。
「新しく薬を処方するときに今服用している薬を見直して『これは本当はいらないかもしれない』『この薬の副作用かもしれないから、減らしてみよう』という話を、うまく議論できていないからこうした問題が起きる可能性がある。1人の先生にかかっていれば総合的に薬を管理できますが、眼科は眼科、内科は内科など別の病院の先生から診療を受けていると、患者さんが何をのんでいるのか、確認できないことがあります」
実際、6種類以上の薬を併用すると、副作用が出ることがわかっている。医療問題に詳しいジャーナリストの村上和巳さんが解説する。
「2012年に東大病院老年病科が行った調査によると、処方される薬が6剤以上に増えると、10~15%まで副作用が増える比率が高まることが明らかになっています」
例えば、うつ病治療薬や頻尿防止の薬などさまざまな薬が有する抗コリン作用は、認知機能の低下を招く可能性がある。高瀬さんが言う。
「抑うつ傾向にある高齢者に頻繁に処方されるエチゾラムも、同じく抗うつ剤で頻尿抑制効果もあるアミトリプチリン塩酸塩も抗コリン作用のある薬。アルツハイマー型認知症を発症すると脳の中のアセチルコリンと呼ばれる神経伝達物質が減少し、認知機能障害が生じますが、これらの薬剤にはアセチルコリンの働きを抑える作用があるのです。そのため、認知症が悪化する。実際に、併用することで認知症のリスクが高まるというデータもあります」
※女性セブン2019年3月28日・4月4日号