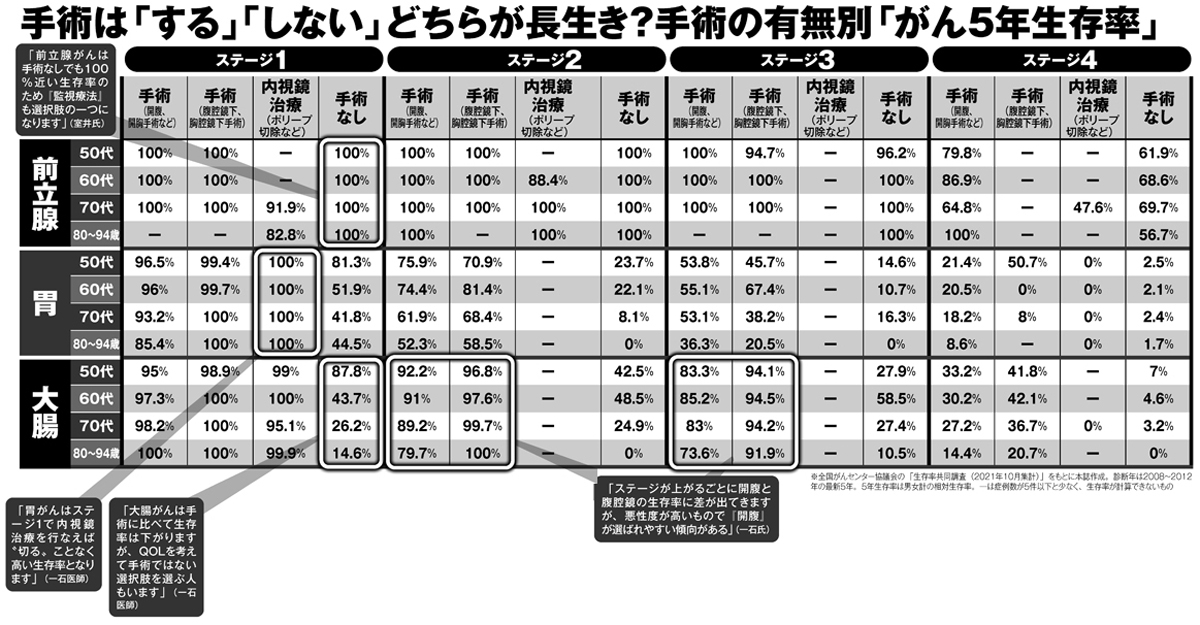
手術の有無別「がん5年生存率」【前立腺、胃、大腸】
がん専門病院である浜松オンコロジーセンター代表の渡辺亨医師は、便潜血の結果への対応は、医師により異なると言う。
「便潜血でとった2検体のうちどちらかが陽性の場合、もう1セット便潜血を行ない、2回目の2検体が陰性なら問題ないとする考え方と、1回でも陽性が出たらすぐに内視鏡検査にという考え方の2通りがあります。
内視鏡専門医は後者が多いですが、そうでない医師は患者の負担を考えて前者を選択することもあり、ギャップがあります。今後は、便潜血を2セット繰り返すやり方で大腸がんの見落としがどれくらいあったか、データを精査する必要があるでしょう」
部位別に見た死者数が最も多い「肺がん検診」はどうか。国が推奨するのは胸部X線(レントゲン)と、喀痰細胞診(痰の中の細胞成分を顕微鏡で見る検査)だ。渡辺医師は、いまだに肺がん検診がレントゲンの状況にこう疑義を呈す。
「正直に言って、胸部レントゲンの肺がん検診は無意味です。胸部レントゲンは死角が多く、心臓、肋骨などの影に隠れている腫瘍は見えないうえに画像解像度も高くない。
他方、現在は検出力が高い『低線量CTスキャン』があります。CTで情報を集めれば、肺の横切り断面も縦の断面も斜め断面も、自在に画像を構築できる。肺がんの早期発見に活用しない手はないはず」
近年も、東京・杉並区の肺がん検診で見落としによって患者が死亡した問題が大きな注目を集めた。レントゲンの不鮮明な画像をどう読むかは、診断医次第であることは否めない。
肺がんに次いで死者数が多い「胃がん」の検診は、長年、バリウム検査のみが推奨されてきたが、国は2015年から内視鏡検査も選択肢として推奨するようになった。バリウム検査については、体内に固着して孔を開けてしまう「穿孔」や、最大45度まで傾斜する検査台から滑り落ちる事故が起きるなどの問題点が指摘されている。
「早期の胃がんには凹凸があまりなく、バリウム検査では異常が発見しにくい。バリウム検査で見つかったがんは3割が進行がんだったとの調査もあります」(渡辺医師)
胃がんの早期発見には内視鏡検査が望ましいわけだが、「医師の力量差」に影響される面がある。
「内視鏡では胃の中がよく見えるので、医師はちゃんと見ているような気分になりがちですが、実際には死角が結構ある。医師の力量によっては同じものを見てもがんかどうかわからない、ということもあり得ます」(押川医師)