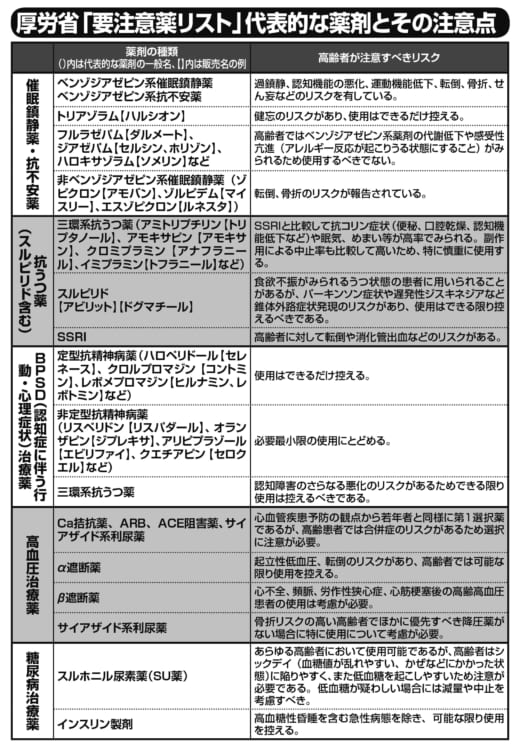
厚労省「要注意薬リスト」代表的な薬剤【その2】
◆あちこちのクリニックで薬が出る
そもそも、なぜ国がそうした指針をまとめるに至ったのか。それは、特に高齢者に薬のトラブルが多発したからにほかならない。
年を取るごとに人は複数の病気を抱えるようになり、薬が増えていくもの。しかし、それらをのみ合わせていくことで、新たな副作用を招いてしまうことがある。
2012年、東京大学病院老年病科における研究によれば、6種類以上の薬を処方されている患者は、それ以下の薬しかのんでいない人に比べて副作用が起きる率が急上昇し、およそ10~15%も副作用が出やすい傾向にあることが判明した。同様にアメリカでも、研修医向けの書籍に「4種類以上の薬をのんでいる患者は危険」という記述があるなど、その危険性は世界中で知られているのだ。にもかかわらず、日本ではそれがまかり通っている。
新ガイドラインでは2014年に大手チェーンの585薬局で調剤を受けた65才以上の患者約18万人(平均76.1才)を対象とした調査結果を掲載。5種類以上の薬を処方されている人の割合は65~74才で27.2%、75~84才で36%、85才以上になるとなんと47.3%と半数近くにも及ぶことが報告された。
さらに、別の調査(2019年)でも、特別養護老人ホーム入所者の処方薬は平均4.9種類で、6種類以上処方されている人の割合が41%だった。在宅療養患者の場合、平均処方薬は6.5種類、60%の人が6種類以上の処方を受けていたという。
多剤服用がよくないとわかっているのに、薬を減らせていない。そんな現実の背後にあるものは何なのか。薬局・池袋セルフメディケーション代表で薬剤師の長澤育弘さんが分析する。
「高血圧や高コレステロールなどで、『ここからは病気』とされる基準値が、徐々に厳しくなっているんです。つまり検査結果が同じでも、これまで健康とされていた人が“病人”と判定されるようになり、どんどん薬が出るようになっているのです」
現在は紹介状なしで大病院にかかると、5000円以上の「選定療養費」がかかるが、長澤さんは、それも多剤服用の一因になっているのではないかと言う。
「今、国の方針で病院よりもクリニックにかかることが推奨されています。高齢者は複数の病気をもっていることが多く、いくつものクリニックをかけ持ち受診することになる。医師は独立性が高いこともあり、患者が他院でどんな薬を処方されているのかが共有しづらい。たとえば脳神経科で頭痛の治療を受けている人が腰痛で整形外科にかかるなんていうことはザラにあり、その場合、鎮痛剤や胃薬が両方から出ることもよくあるケースです」
※女性セブン2019年7月18日号
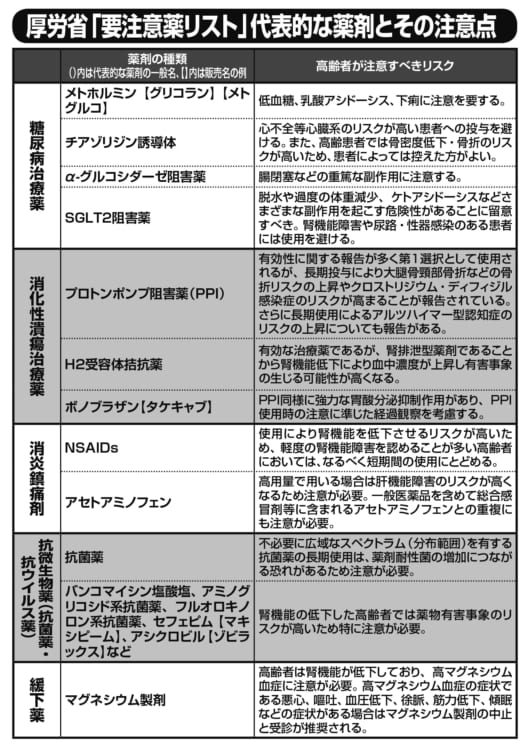
厚労省「要注意薬リスト」代表的な薬剤【その3】